ECR 2023 – Die cCTA gehört zur Diagnostik des chronischen Koronarsyndroms

Die kardiale CT und die kardiale MRT sind Grundpfeiler moderner kardiovaskulärer Diagnostik. Radiolog:innen sollten daher zum Behandlungsteam für das chronische Koronarsyndrom (CCS) gehören. Außerdem sollte jede:r Radiolog:in die koronare Herzkrankheit per Bildgebung ein- oder ausschließen können.
-
Präsentationstag:04.03.2023 0 Kommentare
-
Autor:kf/ktg
-
Sprecher:Christian Loewe, Wien
-
Quelle:ECR 2023
|
„Stabile Angina“ heißt jetzt „Chronisches Koronarsyndrom“
Das chronische Koronarsyndrom wurde in der Vergangenheit als "stabile Angina" bezeichnet. Stabile Angina war allerdings unklar definiert: Der Begriff umfasste verschiedene Zustände, beispielsweise Stenosen, Spasmen und mikrovaskuläre Erkrankungen, die als
„ischämische Symptome“ zu Thoraxschmerzen führten. Auf den thorakalen Schmerzen folgten jedoch stabile Phasen. „Die Patienten haben also Symptome, aber sie befinden sich nicht in einer Notfallsituation“, so Christian Loewe von der Medizinischen Universität Wien.
Stärken der cCT beim chronischen Koronarsyndrom
Eine Stärke der cCT ist ihr sehr hoher negativer prädiktiver Wert von 99 %: Sind die Koronararterien in der CT normal, also ohne Plaque oder Stenose, dann ist eine koronare Herzkrankheit (KHK) extrem unwahrscheinlich. Zudem ist die Wahrscheinlichkeit sehr gering, dass diese Patient:innen innerhalb der nächsten Jahre ein kardiovaskuläres Ereignis erleiden. Die nicht-invasive CT-Angiographie (CTA) schließt eine relevante KHK im Grunde aus. „Einen derartigen Rule-out-Scan sollte heute jeder Radiologe anbieten können“, so Loewe.
Zudem hat die CTA einen sehr hohen positiven Vorhersagewert – sowohl für den Nachweis von Stenosen als auch von Plaques.
Die Rolle der CTA in den ESC-Leitlinien von 2019
Die Fortschritte der CT-Bildgebung haben die European Society of Cardiology (ESC) 2019 dazu veranlasst, ihre Leitlinien für die Diagnose und Behandlung chronischer Koronarsyndrome um die koronare CTA zur Erstdiagnostik zu ergänzen. Die ESC empfiehlt die CTA „als ersten Test zur Diagnose einer KHK bei symptomatischen Patienten, bei denen eine obstruktive KHK durch die klinische Beurteilung allein nicht ausgeschlossen werden kann.“
Bei Patient:innen mit Schmerzen im Thoraxbereich ist es fast immer unmöglich, eine koronare Herzkrankheit allein mit klinischen Mitteln auszuschließen. „Das bedeutet, dass in Zukunft bei einer großen Gruppe von Patienten die Indikation für eine CTA besteht“, so Loewe.
In der CCS-Diagnostik sollte die cCTA an erster Stelle stehen. Der Grund: Die Plaque-Analyse kann behandlungsbedürftige Läsionen identifizieren und so die Prognose von CCS-Patienten verbessern. Die cCTA kann diese Informationen liefern.
Stenose-Erkennung reicht nicht – es geht um die Plaques
Die COURAGE Studie (Boden 2007) hat bereits vor 15 Jahren gezeigt, dass nicht jeder Stent schwere kardiovaskuläre Ereignisse (MACE) abwendet: Unterzogen sich Patient:innen mit stabiler Erkrankung zusätzlich zur optimalen medikamentösen Therapie einer perkutanen Koronarinterventionen, führte dies nicht zu einem geringeren Risiko für Tod, Herzinfarkt oder andere MACE. „Die Stentimplantation mindert zwar die Symptome, verbessert aber nicht die Prognose“, so Loewe.
Will man die Prognose verbessern, muss man behandlungsbedürftige Läsionen identifizieren. Dazu bedarf es der Plaque-Analyse durch die CT, die unter anderem Informationen zur Plaque-Dichte liefert. Die SCOT-HEART Studie (Williams 2019) hat gezeigt, dass prognostisch ungünstige Plaque-Merkmale und die Gesamtplaque-Belastung mit einem erhöhten Mortalitätsrisiko durch eine KHK oder einen nicht-tödlichen Myokardinfarkt korrelieren. Sie ergab auch, dass die cCTA den Outcome nicht nur vorhersagen, sondern auch verbessern kann (Newby 2018): „Im Vergleich zur alleinigen Standardbehandlung führte die zusätzliche CTA bei Patienten mit stabilem Thoraxschmerz nach fünf Jahren zu einer signifikant niedrigeren Sterberate aufgrund einer KHK oder eines nicht tödlichen Myokardinfarkts“, so die Autoren. Die Zahl der endovaskulären Eingriffe stieg in diesem Zeitraum nicht.
Eine dänische Studie (Nissen 2020) zeigte zudem, dass sich die cCTA als diagnostisches Mittel der ersten Wahl in den normalen Patienten-Work-Up integrieren lässt, ohne dass dadurch die Zahl invasiver Angiographien zunimmt oder die Kosten steigen.MRT zur Diagnostik von Myokardperfusion und -leistung
Für die Bewertung der myokardialen Leistungsfähigkeit und der Herzperfusion ist die MR die „bessere Methode“, so Loewe. Zahlreiche Studien weisen darauf hin, dass die MR-Perfusion zur direkten Darstellung reversibler und irreversibler Ischämien „mindestens so gut ist wie die nuklearmedizinische Untersuchung“. Irreversible Ischämien sind vor allem in der Diagnostik nicht-stenotischer und mikrovaskulärer Erkrankungen relevant. Auch für die Narbengewebe kann die MRT gut darstellen – der Late-Gadolinium-Scan gilt als Standard für die Unterscheidung zwischen ischämischen und nicht-ischämischen Myokarderkrankungen.
Die cMRT kann auch den Outcome einer Revaskularisierung vorhersagen: Ist die Transmuralität (Dicke) im Late-Gadolinium-Enhancement (LGE) < 50 %, sind die Chancen auf eine funktionelle Erholung hoch, während bei einem Anteil von >50 % eine sehr geringe Wahrscheinlichkeit für eine funktionelle Erholung besteht. Bei einem transmuralen LGE ist davon auszugehen, dass sich das betroffene Gebiet nicht erholen wird, auch nicht durch eine Revaskularisierung oder einen Bypass.
Unter CCS werden auch Patienten mit Ischämie, aber ohne signifikante Koronararterienstenose subsumiert. In den letzten Jahren wurde viel zur Ischämie bei nicht-obstruierten Koronarien (INOCA) geforscht (Kunadian 2021). Bei diesen Patient:innen ist die MRT vor allem hilfreich, weil sie die ischämische Ursache der Symptome nachweisen kann.
Darüber hinaus ist die cMRT ein wichtiges Instrument der Differentialdiagnose, denn sie vermag ischämische Ursachen von Symptomen auszuschließen sowie nicht-ischämische Myokarderkrankungen wie Myokarditiden oder Kardiomyopathien zu erkennen.Das CCS-Behandlungsteam
Obwohl CCS-Patient:innen in kardiologischen Ambulanzen häufig sind und obwohl die Bildgebung ihren Outcome beeinflusst, sind Radiolog:innen meist nicht ins Management eingebunden. Derzeit müssen sich CCS-Patient:innen in der Regel zuerst einer Ergometrie unterziehen, meist mit unklarem Ergebnis, dann kommt die nuklearmedizinische Untersuchung, oft ebenfalls mit unklarem Ergebnis, bis sie schließlich eine Koronarangiographie mit Stent erhalten. „Diese traditionellen Pfade gilt es zu verlassen und zu verändern“, forderte Loewe.
Laut Loewe erfordert die Umsetzung der aktuellen Leitlinien in die tägliche klinische Praxis einen klaren Paradigmenwechsel: „Wir müssen wirklich neue Teams zusammenstellen, statt nur noch eine weitere Teamkonferenz abzuhalten“, sagte er. Radiolog:innen müssen Teil dieses klinischen Teams werden.
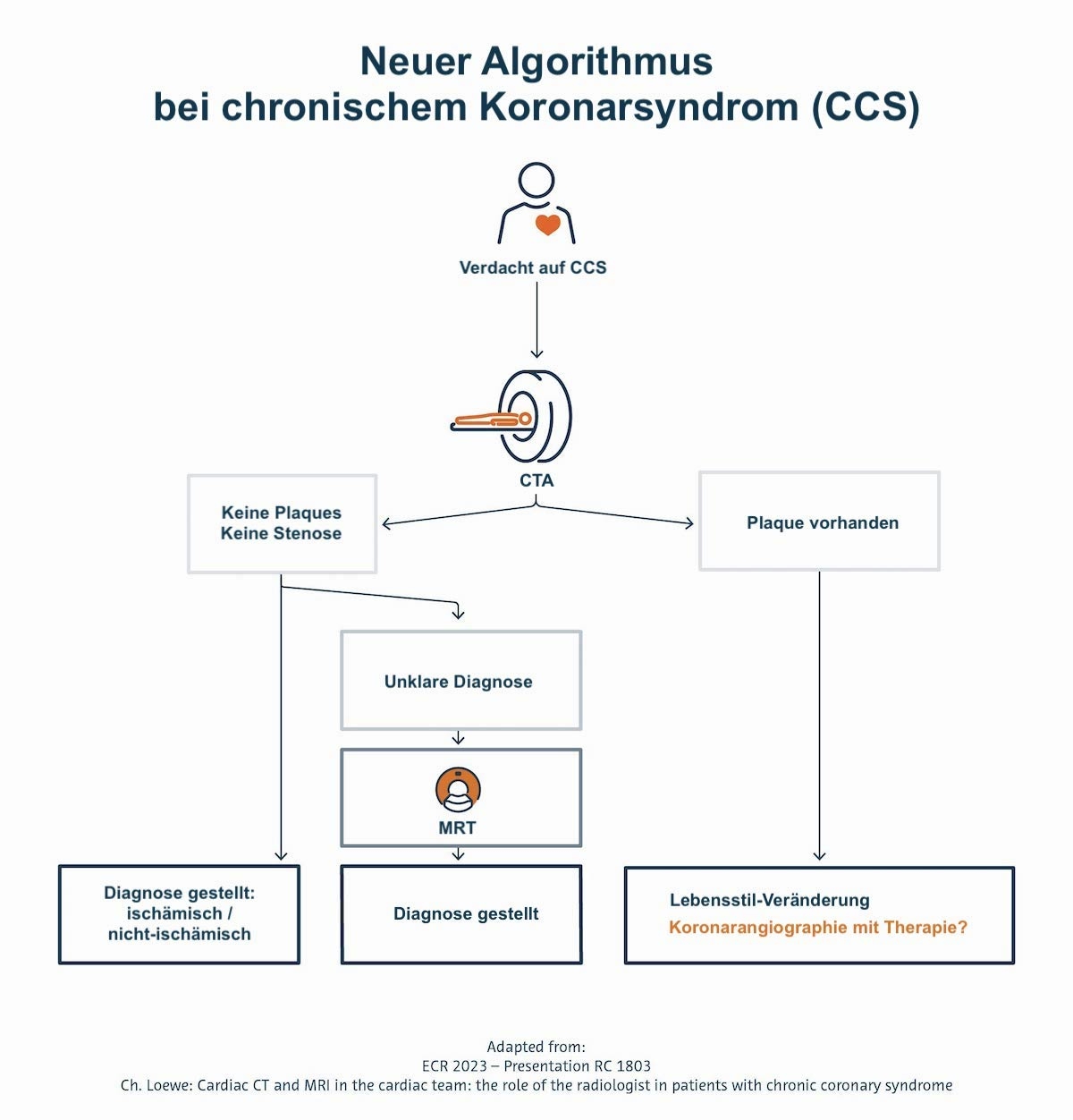
Die cCTA sollte in einem sehr frühen Stadium durchgeführt werden. Zeigt der Scan weder Plaques noch Stenosen, kann im nächsten Schritt die MRT zwischen ischämischer und nicht-ischämischer Erkrankung unterscheiden oder die Differentialdiagnose stellen. Sind Plaques vorhanden, lässt sich mit der zusätzlichen cMRT Aufschluss die Leistungsfähigkeit des Myokards beurteilen.
Die invasive Behandlung ist nicht automatisch der nächste Schritt. Er sollte vielmehr von der Beurteilung der Plaques abhängen: Von ihnen hängt ab, ob eine medikamentöse Behandlung, eine ausgeprägte Lebensstiländerung oder ein invasiver Eingriff indiziert ist. „Radiologen sind in den neuen CSS-Teams dazu da, Patienten auf den richtigen Pfad zu lotsen“, unterstrich Loewe. Radiolog:innen sollten das geeignete bildgebende Verfahren empfehlen, organisieren, durchführen, interpretieren und dann dessen Ergebnisse im Team diskutieren.
Referenzen "ECR 2023 – Die cCTA gehört zur Diagnostik des chronischen Koronarsyndroms"
Boden WE et al. Optimal Medical Therapy with of without PCI for Stable Coronary Disease. N Engl J Med. 2007;356:1503-16
https://doi.org/10.1056/NEJMoa070829
Kunadian V et al. An EAPCI Expert Consensus Document on Ischaemia with Non-Obstructive Coronary Arteries in Collaboration with European Society of Cardiology Working Group on Coronary Pathophysiology & Microcirculation Endorsed by Coronary Vasomotor Disorders International Study Group. Eurointerventiaon 2021;16(13):1049-69.
https://doi.org/10.4244/EIJY20M07_01
Newby DE et al. Coronary CT Angiography and 5-Year Risk of Myocardial Infarction. N Engl J Med 2018; 379(10):924-33
https://doi.org/10.1056/NEJMoa1805971
Nissen L et al. Implementation of coronary computed tomography angiography as nationally recommended first-line test in patients with suspected chronic coronary syndrome: impact on the use of invasive coronary angiography and revascularization. Eur Heart J Cardiovasc Imaging. 2020;21(12):1353-62.
https://doi.org/10.1093/ehjci/jeaa197
Williams MC et al. Coronary Artery Plaque Characteristics Associated With Adverse Outcomes in the SCOT-HEART Study. J Am Coll Cardiol. 2019;73(3):291-301
https://doi.org/10.1016/j.jacc.2018.10.066